硬膜外血肿和硬膜下血肿的CT鉴别

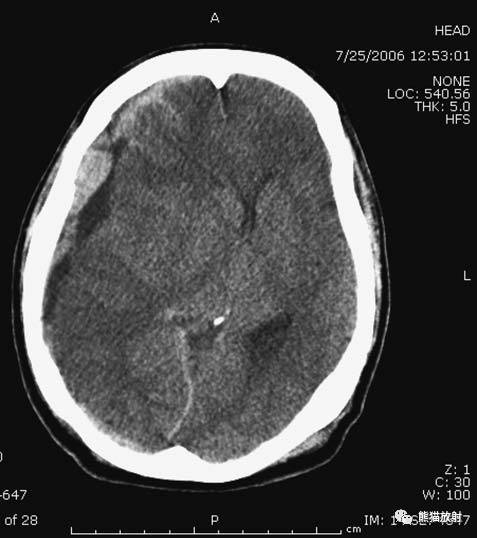
1 问: 答:• 注:图1中头颅CT平扫显示大脑凸面脑沟内高密度信号(A,长箭头),左侧大脑半球存在硬膜下血肿(A,短箭头)和右顶骨存在皮下血肿(A,虚线箭头);头颅MRI FLAIR序列显示SAH为脑沟内高信号影(B,长箭头),左顶叶硬膜下血肿为高信号(B,短箭头)和右顶骨的皮下血肿也可见(B,虚线箭头);头颅MRI GRE序列显示SAH为脑沟内低信号(C,长箭头),左侧硬膜下血肿呈低信号(C,短箭头)以及右顶骨的皮下血肿也可见(C,虚线箭头)。 2017-07-03 18:15 来源: 原标题:硬膜外血肿和硬膜下血肿的CT鉴别 1、硬膜和颅板结合及其紧密,分离及其困难,在颅缝结合处尤其密切,不能分开,所以硬膜外的血肿必定是动脉出血,多是脑膜中动脉的分支,因为只有动脉破裂才能有足够的压力分离硬膜和颅板。
17
吐血整理|颅内出血影像学表现总结(上)_颅内出血_蛛网膜下腔出血_硬膜外血肿_医脉通

新生包膜产生组织活化剂进入血肿腔,使产物增多,后者的抗凝作用使血肿内血不凝固,包膜内新生的毛细血管不断破裂出血及血浆渗出,使血肿缓慢增大,最后出现和脑疝症状。
硬膜下血肿的内科治疗,一张图表全搞定_硬膜下血肿_药物治疗_医脉通

头部MRI扫描 亚急性或慢性硬膜下血肿MRI的T1和T2均表现为高信号。 硬膜下出血需要进行及时的治疗,而目前该病的严重性跟病情的类型和发病程度有关。
19
硬膜下血肿和脑出血一样么?_百度知道
在亚急性和慢性期,在T1和T2加权像均呈高信号。 血液外渗及新生血管的反复微出血可导致SDH不断扩展。 本文结合最新文献和临床试验,重点关注了SDH药物治疗方面的相关问题。
1
硬膜下出血一般多久恢复? 爱问知识人

年老人如发生,颅内相对空间变大,头部受到外力作用后,脑依惯性力作用,可致进入上矢状窦的桥静脉撕裂出血,血液聚积于硬脑膜下腔。 这类患者在就诊时有半数会因合并脑疝而昏迷,且常伴有后颅窝出血;而那些最初清醒的患者也可能因颅内压增高、脑灌注降低或脑缺血等影响,于损伤后6小时内出现进一步的神经功能损害。
12
硬膜下出血严重吗 硬膜下出血的危害须知_有问必答_快速问医生

CSDH患者临床表现多很隐匿,老年人以痴呆、精神行为异常和锥体束征阳性多见[3],与心脑血管疾病表现相似,很容易导致误诊。 硬膜外血肿患者在创伤到积血达到占位效应之前往往无症状或症状不严重。 約一成患者術後出現新血塊積聚頭部,患心臟病或曾經中風長者,因長期服阿士匹靈或其他抗凝血藥物,或減慢術後顱骨鑽孔愈合,易令傷口血液倒流形成新血塊,復發風險較高。
3
硬膜下血肿和脑出血一样么?_百度知道
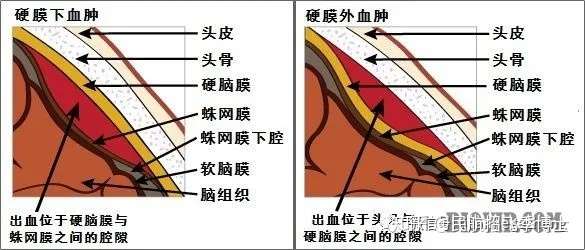
C、梭型。 硬膜外血肿 急性硬膜外血肿在头颅CT上表现为硬膜外间隙高信号影。 在该研究中,服用血小板抑制剂的患者在术前接受了0. 下面将对这些不同形式的创伤性ICH进一步讨论。
硬膜下血肿与硬膜外血肿有什么区别?_百度知道
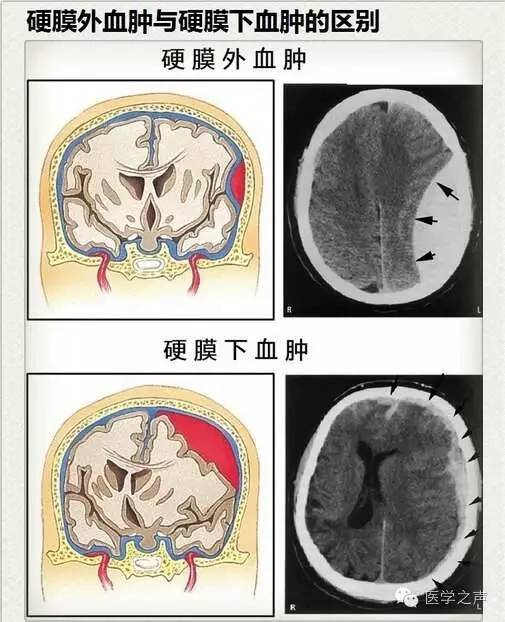
颅内高压的处理 颅内压增高(ICP>22)与TBI患者的预后差和死亡率高密切相关。 IPH的初始出血量多少不一,可以为小的血肿(小于1-2厘米)并且无明显占位效应,也可以为引起明显占位效应或者脑疝的大血肿。 亚急性血肿CT扫描,血肿形态与急性者相同,只是呈混杂密度影,即在高密度影内杂以低密度影或正常密度影,或血肿上份为血浆与渗出液的低密度影,而下份为凝血块的高密度影。
8







